Hernien - Häufiger aber nicht banal
PDF | 86.12 KB
Die Operation von Hernien galt lange als Routineeingriff der Allgemeinchirurgie. In den letzten 20 Jahren hat sich die Hernienchirurgie jedoch zunehmend zu einem Spezialgebiet der Bauchchirurgie entwickelt. Zwei Faktoren gaben dafür den Ausschlag: die relativ häufigen Rückfälle und Beschwerden nach der Operation sowie ein enormer Zuwachs an Wissen und technischen Möglichkeiten.
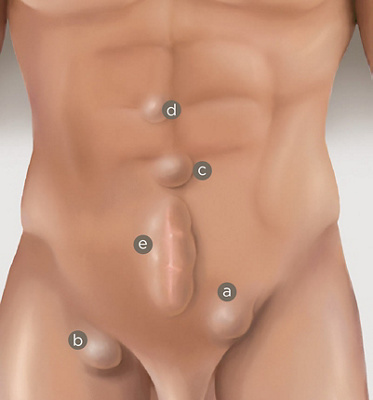
Unter einer Hernie versteht man eine Ausstülpung des Bauchfells durch eine Lücke in der tragenden Bauchwandschicht, die aus Muskeln und Bindegewebe besteht. Das Bauchfell ist die innere Auskleidung der Bauchhöhle und überzieht als dünne Membran die Eingeweide. So kann es vorkommen, dass auch Eingeweideteile, z.B. Darm, durch die Lücke in die Ausstülpung gepresst werden. Die geläufige Bezeichnung «Bruch» ist etwas irreführend, da sie die Vorstellung einer plötzlichen, gleichsam unfallmässigen Entstehung von Hernien hervorruft. Lücken in der Bauchwand sind jedoch die Folge von Schwachstellen im Bindegewebe oder in der Muskulatur. Manchmal sind diese Schwachstellen angeboren. Häufiger jedoch bilden sie sich im Laufe des Lebens aus – etwa aufgrund einer genetisch bedingten Bindegewebs- und Muskelschwäche oder nach einer Bauchoperation.
Hernien können an verschiedenen Körperstellen auftreten. Je nach Ort unterscheidet man zwischen Leisten-, Schenkel-, Nabel- und Oberbauchbrüchen. Dazu kommen Narbenbrüche als Spätfolgen von Bauchschnitten (vgl. Abb. 1). Die weitaus häufigste Hernienart ist der Leistenbruch. Rund 80 Prozent der Hernien entstehen in der Leiste, wobei Männer achtmal öfter davon betroffen sind als Frauen.
Eine tastbare und manchmal auch sichtbare Vorwölbung der Bauchwand ist häufig das erste Symptom einer Hernie. Damit einher geht gelegentlich eine Missempfindung; starke Schmerzen sind jedoch selten. Beim Husten und Pressen verstärkt sich der Befund. Legt man sich dagegen hin, gleitet der Bruch in die Bauchhöhle zurück und die Vorwölbung verschwindet (Reposition). Eine Spontanheilung gibt es nicht. Vielmehr sind eine langsame Vergrösserung der Hernie und eine Zunahme der Beschwerden die Regel. Sehr selten ist die äusserst schmerzhafte Einklemmung (Inkarzeration), bei welcher der Bruch nicht mehr zurückgleiten kann. Sie erfordert eine notfallmässige Operation.
Die einzige Behandlungsmöglichkeit ist das operative Verschliessen der Lücke. Konservative Massnahmen wie Bruchbänder oder Krankengymnastik können das Problem nicht lösen. Ebensowenig gibt es eine medikamentöse Therapie. Angezeigt ist der Eingriff, wenn Beschwerden bestehen oder die Hernie eine gewisse Grösse erreicht hat.
Früher wurden die Lücken durch das Vernähen der körpereigenen Gewebeschichten verschlossen. Damit verbunden waren nicht nur lange Spitalaufenthalte und Erholungszeiten, sondern auch eine hohe Rückfallrate und häufige Beschwerden nach dem Eingriff. In den letzten 20 bis 30 Jahren haben jedoch zwei Entwicklungen die Hernienchirurgie entscheidend vorangebracht. So wird das körpereigene Gewebe heute in den meisten Fällen mit einem Kunststoffnetz verstärkt, was einen spannungsfreien Verschluss der Lücke ermöglicht. Die Rückfallrate konnte dadurch erheblich gesenkt werden. Das Einsetzen eines solchen Netzes erfolgte zunächst wie das Vernähen bei einer offenen Operation. Seit rund 20 Jahren kommen daneben auch laparoskopische oder minimalinvasive Verfahren («Schlüssellochchirurgie») zum Einsatz. Dabei wird das Netz durch winzige Hautschnitte eingebracht. Zu den Vorteilen dieser technisch anspruchsvolleren Verfahren gehören eine kürzere Erholungszeit und weniger Schmerzen.
Inzwischen haben viele Studien gezeigt, dass die Resultate trotz aller Fortschritte weiterhin häufig unbefriedigend ausfallen. Das betrifft Rückfälle genauso wie Beschwerden nach der Operation, die von chronischen Schmerzen über ein Fremdkörpergefühl bis zu Empfindungsstörungen reichen. Vor diesem Hintergrund spricht vieles dafür, die Hernienchirurgie nicht weiter als banale Routine- und Ausbildungsoperation zu betrachten. Und tatsächlich entwickelt sich die Diagnostik und Behandlung von Hernien seit einiger Zeit zu einem eigenständigen Themenkomplex. Verstärkt wird dieser Trend zur Spezialisierung durch die rasante Entwicklung des Wissens und der Technologie auf diesem Gebiet. Sie macht es zunehmend schwierig, sich gleichsam nebenbei auf dem neusten Stand zu halten. Mittlerweile sind denn auch zahlreiche internationale Herniengesellschaften gegründet worden, die Qualitätsstandards erarbeiten und den Erfahrungsaustausch zwischen den Hernien-Spezialisten sicherstellen. Was bei vielen anderen Krankheitsbildern längst eine Selbstverständlichkeit ist, gilt heute auch für Hernien: Die nachweislich besten Behandlungsergebnisse werden an spezialisierten Zentren erzielt.
Die spezialisierte Hernienbehandlung beruht auf der Einsicht, dass es sich bei Hernien um ein vielgestaltiges Krankheitsbild handelt, für das ein schematisches Behandlungskonzept nicht ausreicht. Das betrifft schon die Diagnosestellung. Zu ihr gehört neben der umfassenden Erfragung der Beschwerden eine genaue körperliche Untersuchung, und zwar nicht nur der Hernie, sondern beispielsweise auch der ganzen Leistenregion, einschliesslich benachbarter Gelenke und Organe. Bei unklaren Beschwerden werden Spezialisten anderer Fachgebiete beigezogen, etwa der Radiologie, der Orthopädie oder der Neurologie. Nur die wenigsten Hernien verursachen anhaltende Schmerzen, und nicht jeder Schmerz in der Leistengegend ist auf eine Hernie zurückzuführen. Schmerzursachen können zum Beispiel auch ein Hüftproblem oder eine Leistenzerrung sein. Nur allzu oft wurden solche zusätzlichen Abklärungen früher erst nach der Operation durchgeführt, wenn die Beschwerden fortbestanden oder sogar neue Schmerzen hinzukamen.
Eine differenzierte Diagnose von Hernien ist unerlässlich für eine angemessene Therapie. Die Wahl der Operationstechnik und der verwendeten Materialien orientiert sich dabei nicht allein an der Grösse und der Lage der Hernie. Zu berücksichtigen sind auch ihre Entstehungsgeschichte, allfällige Voroperationen und Begleiterkrankungen sowie Alterund Körpergewicht des Patienten. Auch wenn heute meistens die minimalinvasiven Techniken mit Netzeinlage zum Zug kommen, empfehlen sich in einzelnen Fällen weiterhin die konventionellen «Nahtverfahren». So oder so sind eine hohe chirurgische Fertigkeit und die Kenntnis möglicher Fehlerquellen notwendige Voraussetzungen für den Therapieerfolg. Zu gewinnen sind diese Kompetenzen nur in fortwährender Auseinandersetzung mit diesem in seiner Vielschichtigkeit lange unterschätzten Krankheitsbild.